2025年12月4日,武漢大學人民醫院在國際知名期刊《Sec. Neuropharmacology》上發表了一篇名為“Application of neural stem cells in the treatment of intracerebral hemorrhage: a systematic review(神經干細胞在腦出血治療中的應用:系統評價)”的研究成果。[1]
該研究全面梳理并評估了神經干細胞的來源、輸送途徑、腦出血動物模型、治療機制以及臨床試驗進展,系統總結了神經干細胞移植治療腦出血的最新研究動態,并對未來發展方向進行了展望。

一、腦出血的治療困境
腦出血是指腦內血管破裂導致的自發性出血,通常由高血壓、腦血管淀粉樣變性或血管結構異常(如動脈瘤、動靜脈畸形)等因素引發。這是一種極其危重的疾病,早期死亡率高達30%-47%,約三分之二的幸存者將面臨死亡或遺留永久性神經功能殘疾。
目前,腦出血的臨床標準治療(包括外科手術、控制顱內壓及康復訓練等)主要目標是阻止血腫擴大和減輕繼發性腦損傷。然而,由于人類中樞神經系統的自我修復與再生能力極為有限,這些手段對于已造成的嚴重神經損傷往往收效甚微,導致患者長期預后不佳。
因此,如何修復受損的神經組織,成為改善腦出血患者結局的關鍵挑戰和前沿研究方向。

二、神經干細胞移植:腦出血治療的新希望
干細胞療法,特別是神經干細胞移植,為上述困境提供了充滿潛力的解決方案。
神經干細胞是一類存在于神經系統中的成體干細胞,具有自我更新和多向分化的獨特能力。它們能夠根據周圍環境的信號,分化成神經元、星形膠質細胞和少突膠質細胞等所有主要的中樞神經細胞類型。
這意味著,移植的神經干細胞有望直接替代腦出血中受損或死亡的神經細胞。
更重要的是,其治療作用遠不止“細胞替代”。研究發現,神經干細胞還能通過分泌多種營養因子,發揮抑制炎癥、保護現存神經元、促進內源性神經發生(生成新的神經細胞)和改善局部微環境等多重修復功能。
這些特性共同構成了神經干細胞修復腦損傷的核心基礎,使其成為治療腦出血極具前景的策略。
三、神經干細胞的來源:內源激活與外源移植
用于修復腦出血等腦損傷的神經干細胞(NSC)主要有兩類來源:體內自帶的(內源性)和外部輸入的(外源性)。無論哪種,都能分泌有益的生長因子、抑制炎癥并幫助受損神經恢復,但各有優缺點。
1.大腦自帶的修復力量:內源性神經干細胞
我們的大腦里在特定區域(如海馬和腦室下區)保留有少量神經干細胞,它們平時大多處于“休眠”狀態。在受傷或發炎時,這些細胞可以被激活,向傷處遷移、增殖并分化,參與修復。
一些非藥物方法(比如適度運動、經顱磁刺激)或基因信號(如HIF-1α上調)可以增強它們的活性。
優勢:因為是“原裝”的,所以非常安全,沒有排異或致癌風險。像特定的磁刺激、體育鍛煉等方法,已被證明能激活它們。
挑戰:這些細胞數量太少,且被激活后,遷移到正確位置并成功“轉正”為功能細胞的過程效率不高,單靠它們往往不足以完成重大修復。
2.引入外援:外源性神經干細胞
當自身的修復力量不夠時,科學家們嘗試從外部補充“援軍”,即通過培養獲得神經干細胞進行移植。
主要獲取途徑:
- 從早期胚胎或腦組織直接提取:最直接,但面臨細胞來源有限、培養困難及倫理爭議。
- 由“萬能細胞”定向誘導:科學家可以將皮膚細胞等普通體細胞“重置”為誘導多能干細胞,再將其誘導成神經干細胞。這避免了倫理問題,是當前主流研究方向,但技術復雜,且需確保其安全性(如避免癌變)。
- 將其他細胞直接“變身”:一種更前沿的技術是嘗試將間充質干細胞等,直接轉化為神經干細胞或神經元,步驟更簡潔。
優勢:能在體外大量培養,提供充足的細胞數量用于移植。
挑戰:面臨免疫排斥、潛在安全風險(如腫瘤形成),以及復雜的生產工藝和倫理規范要求。
總結:內源性NSC像身體自帶的“維修工”,安全但人手少;外源性NSC像外聘的工人,能做更多事但需要更嚴格的質量和安全把控。當前研究正努力把兩者優勢結合起來:既激活體內的修復能力,又改進外源細胞的制備與投放方式,朝著更安全、更有效的腦出血修復方法前進。
四、神經干細胞移植給藥途徑比較,哪種效果更好?
將NSC有效送達病灶是治療成功的關鍵。目前主要有以下幾類途徑,各有優劣:
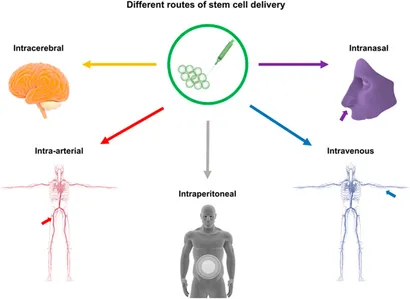
1.腦內立體定向注射:最直接的方式,將細胞懸液精準注入血腫腔或周邊。優點是靶向性強、局部濃度高;缺點是手術有創,且血腫腔內的惡劣微環境(如血液降解產物、炎癥反應)可能導致移植細胞存活率低。
2.經腦脊液途徑移植:包括腰椎穿刺(鞘內注射)和腦室注射。細胞可隨腦脊液循環分布,創傷較小,但細胞在病灶區域的歸巢和駐留效率不穩定。
3.血管內注射:包括靜脈和動脈注射。靜脈注射最為簡便無創,但絕大多數細胞會被肺、肝等器官截留,能通過血腦屏障進入腦部的比例極低。動脈注射(如經頸動脈)可提高腦部遞送效率,但存在細胞團聚引發微栓塞的風險。
4.鼻內給藥:一種新興的無創方式,細胞通過嗅神經通路遷移入腦。在動物模型中顯示出潛力,但其在人類中的輸送效率和安全性仍需進一步驗證。
總體而言,尚無一種途徑被公認為最優,選擇需權衡靶向性、創傷性、安全性與細胞存活率。
五、臨床前研究的基石:腦出血動物模型
為驗證NSC療效,研究者開發了多種腦出血動物模型,以模擬人類疾病的不同方面。
常用 ICH模型包括自體血注入、膠原酶誘導、血管損傷、球囊模型及自發性高血壓模型;以嚙齒類(大鼠/小鼠)為主。動物研究顯示:
NSC 移植能降低炎癥、減少凋亡、促進血管再生與神經發生,并在行為學評分上改善功能(時間窗、劑量與模型類型影響顯著)。
作用機制并非單一替代,而是以旁觀者效應(分泌神經營養因子/外泌體)和免疫調節為主,細胞替代與突觸整合雖存在但有限。
六、神經干細胞移植治療腦出血是如何發揮作用的?
早期認為NSC主要通過分化為神經元來替代死亡細胞。然而,越來越多證據表明,其療效可能更多源于復雜的“旁觀者效應”:
- 免疫調節與抗炎:NSC能分泌多種因子,抑制小膠質細胞/巨噬細胞的過度活化,下調白細胞介素-1β(IL-1β)、腫瘤壞死因子-α(TNF-α)等促炎因子,減輕繼發性腦損傷。
- 神經營養與保護:NSC可分泌腦源性神經營養因子(BDNF)、膠質細胞源性神經營養因子(GDNF)等,支持現存神經元存活,促進突觸重塑。
- 促進血管新生:通過分泌血管內皮生長因子(VEGF)等,改善病灶周邊微循環,為神經修復創造有利環境。
- 刺激內源性修復:移植的NSC可能通過信號傳遞,激活宿主自身的內源性神經發生與修復程序。
值得注意的是,基因修飾(如過表達BDNF、VEGF等)的NSC在動物實驗中顯示出更強的修復能力。

七、神經干細胞移植治療腦出血的主要療效亮點
根據20項左右的基礎研究,神經干細胞移植在修復腦出血損傷中展現出多方面的積極作用,核心療效可歸納為以下三個相互協同的方面:
1.有效減輕炎癥與免疫損傷
神經干細胞能顯著抑制腦出血后過度激活的小膠質細胞,減少白細胞介素-1β(IL-1β)、腫瘤壞死因子-α(TNF-α)等有害炎性因子的釋放,從而保護血腦屏障,減輕繼發性腦水腫與神經損傷。
其作用機制涉及對NF-κB等關鍵炎癥信號通路的調控。經基因工程修飾、過表達腦源性神經營養因子(BDNF)等因子的神經干細胞,抗炎與修復效果更為顯著。
核心作用:抑制有害炎癥 → 保護腦組織 → 為修復創造條件
2.促進神經再生與功能重塑
神經干細胞能夠在損傷區域分化為新的神經元,并嘗試整合到宿主神經網絡中,部分替代受損細胞的功能。
同時,它們通過分泌神經營養因子,有效激活并增強大腦自身的修復能力,促進內源性神經干細胞的增殖與遷移,并驅動突觸連接的重塑。這些過程共同支撐了運動、感覺及認知功能的恢復。
核心作用:替代細胞 + 激活內源修復 → 重建神經網絡 → 恢復神經功能
3.促進血管新生,改善局部循環
神經干細胞可通過分泌血管內皮生長因子(VEGF)等信號,促進損傷腦區新生血管的形成,提高微血管密度。這有助于重建血液供應,改善局部缺氧環境,為神經修復提供必要的營養支持,并促進神經血管單元的整體修復。
核心作用:重建微循環 → 保障修復“后勤” → 加速組織恢復
總體結論:綜上所述,基礎研究證實,神經干細胞移植通過?“抗炎—促神經再生—促血管新生”?三重協同機制,在多環節上促進腦出血后的腦組織修復與功能恢復。盡管將其轉化為廣泛應用的臨床療法仍需更多研究,但其多靶點、整體性的修復策略,已使其成為治療出血性腦卒中極具潛力的未來方向。
八、未來展望與核心挑戰
盡管前景廣闊,但NSC治療腦出血走向廣泛應用仍面臨多重挑戰:
- 機制與標準化:NSC發揮作用的精確分子機制尚未完全闡明。治療方案的標準化(包括最佳細胞來源、劑量、移植時機和途徑)是當前研究的焦點。
- 安全性與免疫:異體移植的免疫排斥風險,以及iPSC/ESC來源細胞可能存在潛在的致瘤性,是必須嚴格監控的安全紅線。開發更安全的細胞制備工藝和免疫調控策略是關鍵。
- 臨床轉化瓶頸:動物模型與臨床患者的生理差異、缺乏大規模長期隨訪的III期臨床試驗數據,是阻礙轉化的主要壁壘。
- 倫理與監管:特別是涉及胚胎來源細胞時,需遵循嚴格的倫理規范。監管機構需要建立適應這類活細胞產品的審評路徑。
結語
神經干細胞移植為腦出血這一致死致殘率高的疾病帶來了革命性治療的希望。從激活內源性修復到移植外源性細胞,從基礎機制探索到早期臨床試驗,該領域已積累了豐富的科學證據。
盡管存在挑戰,但隨著再生醫學、基因工程和材料科學的交叉融合發展,神經干細胞療法有望在未來成為腦出血綜合治療策略中的重要一環,最終目標是改善患者的長期神經功能預后與生活質量。未來的研究需要跨學科合作,著力推動嚴謹的臨床轉化研究,以彌合實驗室發現與臨床需求之間的鴻溝。
參考資料:
[1]Song P, Shafiq Z, Jiang H and Cai Q (2025) Application of neural stem cells in the treatment of intracerebral hemorrhage: a systematic review.?Front. Pharmacol.?16:1660614. doi: 10.3389/fphar.2025.1660614
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。




 掃碼添加官方微信
掃碼添加官方微信